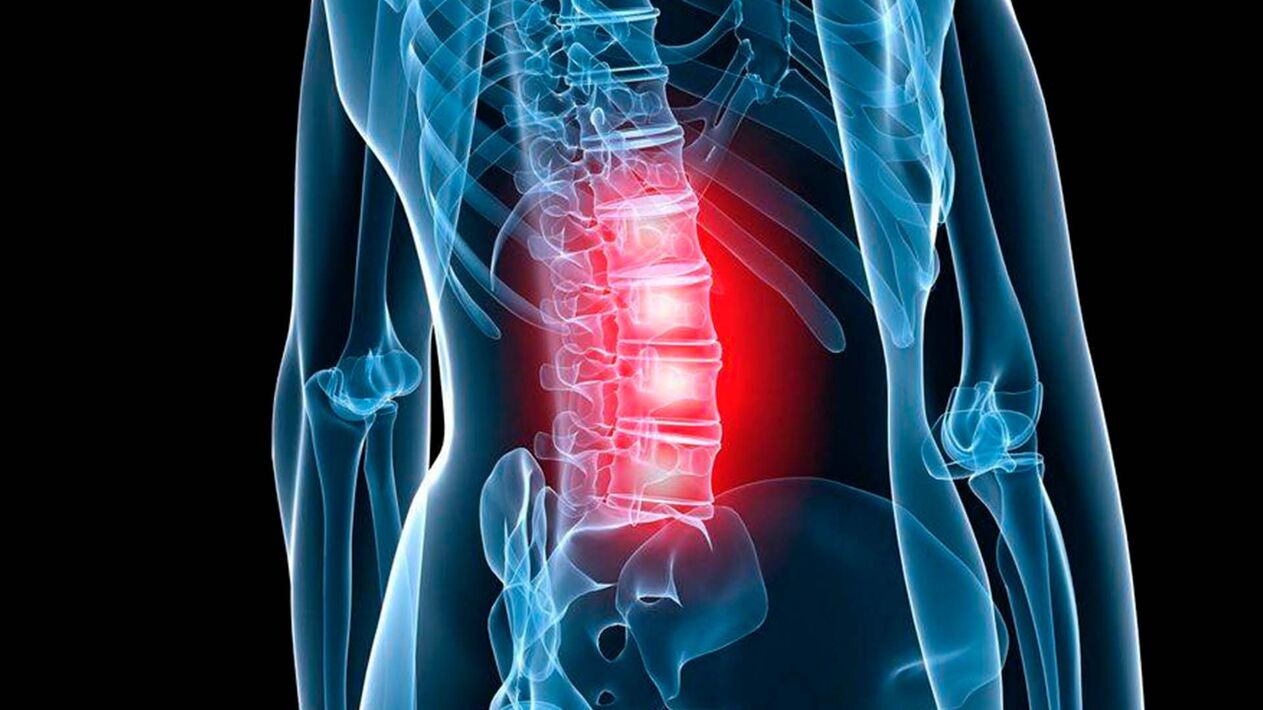
Kręgosłup lędźwiowy jest dość mobilny, a jednocześnie podlega dużym obciążeniom, niezależnie od trybu życia człowieka i wykonywanej przez niego pracy. Dlatego osteochondroza kręgosłupa lędźwiowego jest jednym z najczęstszych przypadków tej choroby. Dotyka zarówno mężczyzn, jak i kobiety, najczęściej po 25-30 latach, jednak w ostatnim czasie choroba stała się znacznie młodsza. Osteochondroza odcinka lędźwiowego, bez leczenia, stale postępuje i może ostatecznie prowadzić nawet do niepełnosprawności.
Powoduje
Osteochondroza jest chorobą zwyrodnieniową, w wyniku której krążki międzykręgowe zaczynają się zapadać, następuje zmiana odległości między kręgami a krążkami, przemieszczenie kręgów względem siebie, a następnie podrażnienie lub ucisk rdzenia kręgowego, nerw zakończeń i naczyń krwionośnych biegnących wzdłuż kręgosłupa.
Przyczyny prowadzące do rozwoju osteochondrozy są z reguły konsekwencją nadmiernego obciążenia kręgosłupa: podnoszenie ciężarów, nadwaga, urazy pleców, siedzący tryb życia. Sytuację znacznie pogarszają choroby prowadzące do zaburzeń metabolicznych, brak snu, stres i złe odżywianie.
Objawy
Częstym objawem osteochondrozy lędźwiowej jest ból w dolnej części pleców. Mogą wystąpić podczas aktywności fizycznej, w spoczynku, przy zmianie postawy itp. Wrażenia bólowe mogą promieniować, czyli rozprzestrzeniać się dalej niż miejsce uszczypnięcia nerwu, np. Promieniować do nogi.
W miarę pogłębiania się deformacji kręgów wykonywanie nawet bardzo prostych ruchów: zginania, obracania itp. staje się bolesne, co znacznie pogarsza jakość życia. Mogą pojawić się także objawy chorób układu moczowo-płciowego, w tym mimowolne oddawanie moczu.
Komplikacje
Bez szybkiego i odpowiedniego leczenia postępujące deformacje krążków międzykręgowych mogą prowadzić do poważnych powikłań: kręgosłup traci elastyczność, a z powodu bólu wykonywanie prostych czynności, takich jak zginanie i obracanie, staje się niemożliwe. Przy długim przebiegu choroby, w wyniku ucisku nerwów przez narośla kostne, możliwe są powikłania rozciągające się na okolicę moczowo-płciową i zapalenie nerwu kulszowego. Ból może wystąpić nawet przy kaszlu lub niewielkiej aktywności fizycznej.
Leczenie
Leki na osteochondrozę z reguły przynoszą jedynie chwilową ulgę, łagodząc ból. Część z nich rozgrzewa mięśnie, miejscowo zwiększając powierzchowne krążenie krwi, ale to zdecydowanie nie wystarczy do pełnej odbudowy tkanki chrzęstnej. Zwłaszcza jeśli występuje szczypanie nerwów i naczyń krwionośnych. Dlatego objawy choroby zwykle szybko powracają.
Z powodu rozwoju choroby cierpi nie tylko sam kręgosłup, ale także mięśnie, naczynia krwionośne, a nawet narządy wewnętrzne. Praca lekarza osteopaty nie skupia się na leczeniu zewnętrznych objawów choroby, ale na rozpoznaniu i wyeliminowaniu pierwotnej przyczyny jej wystąpienia.
Leczenie osteopatyczne nie ma przeciwwskazań do leczenia osteochondrozy i jest komfortowe i bezpieczne dla pacjentów w każdym wieku. W 90% przypadków pozwala uniknąć leczenia operacyjnego, a ponadto jest równie skuteczny na każdym etapie choroby. Zwłaszcza przy problemach z narządami wewnętrznymi, które są skutkiem ucisku rdzenia kręgowego i jego korzeni. Ponadto leczenie osteopatyczne jest koniecznie wskazane u pacjentów z przepuklinami i występami krążków międzykręgowych. Jest całkowicie bezpieczny i niezwykle skuteczny. Z naszych obserwacji wynika, że jest to prawdopodobnie najskuteczniejsza metoda leczenia.
Ból lędźwiowy, drętwienie promieniujące do nóg, uczucie, że nogi dosłownie opadają, niemożność zginania się, obracania i normalnego chodzenia – to najczęstsze objawy osteochondrozy lędźwiowej
Osteochondroza lędźwiowa jest „chorobą cywilizacyjną", która jest bezpośrednio związana z wyprostowaną postawą człowieka. Choroba powoduje sztywność ruchu i ból pleców. Objawy te uniemożliwiają prowadzenie aktywnego trybu życia i mogą być przyczyną poważniejszych chorób, w tym narządów wewnętrznych. W przypadku osteochondrozy okolicy lędźwiowej każdy nagły ruch lub podnoszenie ciężaru może powodować silny ból w dolnej części pleców.
Nie ma dwóch takich samych pacjentów. Każdy jest wyjątkowy. W naszej praktyce spotykaliśmy się z diagnozami, w których lista chorób wyglądała jak cytat z encyklopedii medycznej. Na przykład pacjentka Anastazja, 69 lat: choroba niedokrwienna serca, dusznica bolesna, nadciśnienie II stopnia, przewlekłe zapalenie pęcherzyka żółciowego, torbiel lewej nerki, proces rozrostowy endometrium. I wreszcie osteochondroza kręgosłupa lędźwiowego, poliosteoartroza, osteoporoza. Jak możemy pomóc takiemu pacjentowi? Przy tak wielu poważnych, zaniedbanych chorobach? A co ma z tym wspólnego osteochondroza lędźwiowa?
Sens leczenia w rozumieniu lekarzy naszych ośrodków polega na przywróceniu szybkości i objętości przepływu krwi w krążeniu ogólnoustrojowym poprzez wykonywanie sekwencyjnych ćwiczeń pierwszego, drugiego i trzeciego piętra ciała, czyli mających na celu nogi, brzuch i plecy.
W przypadku braku prawidłowego krążenia krwi w odcinku lędźwiowym kręgosłupa, a także w kręgosłupie dochodzi do niedoboru tlenu, co wpływa na normalne funkcjonowanie całego organizmu, ze szczególnym uwzględnieniem narządów wewnętrznych miednicy małej. Stąd cała masa chorób od narządów wewnętrznych po układ sercowo-naczyniowy.
Z reguły badając pacjentów z osteochondrozą lędźwiową, stwierdzamy nadmierne napięcie mięśni przykręgowych odcinka piersiowego i kręgosłupa, brak elastyczności mięśni ud i ogólnie kończyn dolnych - czyli sztywność mięśni - są to twardy.
Większość pacjentów nie jest w stanie dosięgnąć rękami czubków palców, a często nawet kolan. Mięśnie są tak osłabione, że nie radzą sobie dobrze z ciężarem własnego ciała, a co dopiero z wykonywaniem prostych prac domowych.
Kręgosłup lędźwiowy, jako część najbardziej obciążona, na co dzień poddawany jest szeregowi obciążeń statycznych i dynamicznych, dlatego słusznie uważany jest za jeden z najbardziej narażonych. Osteochondroza kręgosłupa lędźwiowego, której objawy i leczenie omawiamy w tym artykule, to prawdziwa „plaga" pacjentów po 35. roku życia.
Osteochondroza lędźwiowato patologia charakteryzująca się rozwojem zaburzeń dystroficznych w krążkach międzykręgowych kręgosłupa lędźwiowo-krzyżowego. Dyski zapewniają elastyczność i ruchomość kręgosłupa, jednak w wyniku działania wielu czynników ich struktura zostaje zakłócona, tracą jędrność, elastyczność, turgor, co może prowadzić do pojawienia się wypukłości, a w konsekwencji - przepuklina kręgowa, a także szczypanie zakończeń nerwowych i korzeni.
W klinice możesz poddać się leczeniu osteochondrozy lędźwiowej. Zwrócenie się w odpowiednim czasie do profesjonalnej pomocy medycznej jest szansą na zatrzymanie destrukcyjnych procesów i przywrócenie zdrowia kręgosłupa.
Powoduje
Osteochondroza lędźwiowa może pojawić się z powodu wielu czynników:
- urazy kręgosłupa;;
- przeciążenia statyczne i dynamiczne kręgosłupa;
- niewłaściwe rozłożenie obciążenia na kręgosłup;
- ruchliwość kręgów;
- intensywna aktywność fizyczna;
- Siedzący tryb życia;
- zmiany związane z wiekiem.
Objawy kliniczne
Objawy kliniczne osteochondrozy lędźwiowej na początkowym etapie nie są wyraźnie wyrażone w postaci ograniczonej ruchomości i sztywności. Jednak w miarę rozwoju choroby pojawiają się objawy bólowe, zlokalizowane w okolicy lędźwiowej i pleców. Ból promieniuje do kości krzyżowej, nóg i (czasami) narządów miednicy. Ból nasila się podczas skrętów i zakrętów i często staje się nie do zniesienia. Ponadto obserwuje się następujące objawy:
- ograniczony ruch;
- skrzywienie, „skośność", skolioza w odcinku lędźwiowym kręgosłupa;
- skurcze mięśni;
- kulawizna w jednej lub obu nogach;
- uczucie osłabienia, upośledzona wrażliwość skóry nóg, osłabienie odruchów - z uciskiem zakończeń nerwowych.
Diagnostyka
Przed przepisaniem leczenia osteochondrozy kręgosłupa lędźwiowego specjaliści przeprowadzają kompleksowe badania diagnostyczne, które pozwalają im prawidłowo postawić diagnozę, określić stopień rozwoju patologii i jej konsekwencje zarówno dla kręgosłupa, jak i ciała pacjenta jako całości. Zawierają:
Osteochondroza– jedna z najczęstszych chorób XXI wieku.
Siedzący tryb życia, siedząca praca, zła dieta, ciągły stres – wszystkie te czynniki ostatecznie prowadzą do zużycia chrząstki międzykręgowej.
Chrząstka traci elastyczność, staje się krucha, a choroba postępuje, znacznie pogarszając jakość życia.
Pacjenci z osteochondrozą doświadczają problemów o różnym stopniu złożoności: od bólu po zaburzenia funkcjonowania narządów wewnętrznych.
Przyczynami rozwoju osteochondrozy są również:
- Zmiany związane z wiekiem
- Urazy kręgosłupa
- Zaburzenia postawy
- Rachiocampsis
- Płaskostopie
- Dziedziczna predyspozycja
- Nadmierne ćwiczenia
Objawy osteochondrozy lędźwiowej
Objawy osteochondrozy lędźwiowej to w szczególności ból pleców lub dolnej części pleców, nasilający się pod wpływem nagłych ruchów i zmian pozycji ciała, promieniujący do pośladków i nóg, przedniej ściany brzucha, okolicy pachwiny, któremu towarzyszy pieczenie, mrowienie, drętwienie, i pojawienie się „gęsiej skórki".
Ponadto w przypadku osteochondrozy lędźwiowej zmniejsza się wrażliwość skóry na udach, pośladkach i nogach, rzadziej na stopach. Występuje zwiększone uczucie chłodu w nogach, uczucie osłabienia nóg, a także skrzywienie odcinka lędźwiowego kręgosłupa.
Musisz wiedzieć, że w większości przypadków przyczyną dolegliwości bólowych dolnej części pleców jest właśnie osteochondroza odcinka lędźwiowego kręgosłupa.
Pacjenci z osteochondrozą kręgosłupa lędźwiowego wymagają szybkiego i odpowiedniego leczenia. W przeciwnym razie będzie postępowało niszczenie chrząstek, więzadeł i kręgów, co może prowadzić do dysfunkcji narządów wewnętrznych i niepełnosprawności.
Współczesna medycyna naprawcza może znacznie poprawić stan pacjentów z osteochondrozą lędźwiową. Znaczącą poprawę można osiągnąć stosując zestaw metod obejmujący fizjoterapię, akupunkturę, przyjmowanie leków, masaże lecznicze i wiele innych według indywidualnych zaleceń.
Osteochondroza lędźwiowa- bardzo powszechna postać osteochondrozy. Występuje zarówno u mężczyzn, jak i kobiet. Sami pacjenci często błędnie „diagnozują" to jako „uszczypnięty nerw lędźwiowy", ponieważ ból występujący w przypadku osteochondrozy lędźwiowej koncentruje się w okolicy krzyżowej.
Ogólnie rzecz biorąc, głównym objawem tej choroby jest ból. Występuje w różnym natężeniu. Niektórzy ludzie cierpią na bóle bólowe, które pojawiają się po długim siedzeniu lub spaniu, inni cierpią na bóle „strzelające" i ostre. W tym przypadku ból pojawia się, gdy pacjent przyjmuje niewygodną pozycję. Z powodu silnego bólu osoba nie może się wyprostować.
Ból w okolicy krzyżowejwystępuje na skutek ucisku zakończeń nerwowych, obrzęku mięśni i ucisku korzeni nerwowych. Ból może również rozpocząć się z powodu podrażnienia więzadeł lędźwiowych.
Ból dolnej części plecównasila się przy niemal każdym ruchu ciała, przede wszystkim podczas pochylania się do przodu. Nawet zwykłe kichnięcie lub kaszel prowadzi do zwiększonego bólu.
Jednak osteochondroza lędźwiowa ma inne objawy. Przede wszystkim są to zaburzenia wrażliwości skóry, mięśni nóg i dolnej połowy ciała. U niektórych pacjentów występuje także osłabienie odruchów ścięgnistych nóg, a w szczególnie ciężkich przypadkach ich całkowity zanik. Osteochondroza jest czynnikiem rozwoju skolioz odcinka lędźwiowego kręgosłupa, przede wszystkim u dzieci i osób starszych.
Osteochondroza lędźwiowa ma również następujące objawy kliniczne:
Objaw osteochondrozy lędźwioweja jednocześnie najbardziej nieprzyjemnym powikłaniem jest niestabilność kręgosłupa. Dysk przestaje mocować kręg. W rezultacie pod obciążeniem kręgosłup lędźwiowy praktycznie „zsuwa się" z kości krzyżowej, co prowadzi do silnego, rozdzierającego bólu. Co więcej, przy tej patologii funkcjonowanie narządów wewnętrznych zostaje zakłócone. Przede wszystkim dotyczy to układu moczowo-płciowego. Osteochondroza lędźwiowa wpływa na potencję mężczyzny i wywołuje problemy ginekologiczne u kobiety.
Niestety współczesna medycyna nie wynalazła jeszcze leku, który szybko i łatwo rozwiązałby ten problem. Leczenie osteochondrozy jest bardzo złożone i długotrwałe. Musi być kompleksowy i tylko w tym przypadku można osiągnąć dobre rezultaty.
Metody leczenia osteochondrozy lędźwiowej obejmują:
W szczególnie ciężkich przypadkach można zastosować interwencję chirurgiczną.
Wleczenie osteochondrozyLeczenie sanatoryjne jest bardzo skuteczne.
W przypadku zaostrzenia osteochondrozy pacjentowi przepisuje się odpoczynek w łóżku. Ponadto pacjent musi leżeć na twardym materacu.
W przypadku ciężkich ataków pacjent musi poruszać się jak najmniej i zwrócić się o pomoc do specjalisty. Neurolog zajmuje się diagnostyką i leczeniem osteochondrozy.
W przypadku wykrycia któregokolwiek z powyższych objawów należy zgłosić się do neurologa
Na wizytę można umówić się dzwoniąc pod numer 8 (928) 337-60-60.
Osteochondroza dolnej części pleców
Ze wszystkich chorób obwodowego układu nerwowego osteochondroza kręgosłupa stanowi 80%, z czego 60-80% dotyczy odcinka lędźwiowego, składającego się z 5 kręgów. U 40% osób pierwsze objawy choroby pojawiają się w wieku 30-35 lat. W starszym wieku osteochondrozę kręgosłupa rozpoznaje się u 90% osób. Bolesne odczucia odczuwa 7 na 10 osób, zaostrzenie może trwać od 6 do 16 miesięcy.
Etapy rozwoju
1. – początek schorzeń zwyrodnieniowych, wpływających na zakończenia nerwowe i zakłócających ukrwienie. Proces zapalny powoduje ból promieniujący do nóg. Pacjent odczuwa sporadyczne mrowienie w plecach i pośladkach. Pojawia się po dużym wysiłku fizycznym.
2. – zniszczeniu ulega zewnętrzna powłoka krążka międzykręgowego (pierścień włóknisty). Odległość między kręgami zmniejsza się, zakończenia nerwowe są ściskane, co powoduje silny, ostry ból. Objawy są szczególnie widoczne podczas chodzenia.
3. – na skutek nadmiernej ruchomości kręgów dochodzi do ucisku włókien mięśniowych i zakończeń nerwowych. Występują skurcze, drętwienie, palący ból, przepukliny - przemieszczenie krążka międzykręgowego do rdzenia kręgowego.
4. – wzrost patologicznych egzostoz na strukturze kostnej. Kręgosłup dosłownie „zamienia się w kamień". Postępująca choroba zwyrodnieniowa stawów i brak leczenia unieruchamiają pacjenta.
Powody rozwoju
Choroba rozwija się powoli, pod wpływem wielu okoliczności, to znaczy rozwój choroby zależy od wpływu nie jednego, ale kilku czynników:
Siedzący tryb życia (brak aktywności fizycznej), siedzący tryb pracy, niski poziom aktywności fizycznej. Na pierwszy rzut oka nie są groźne. Jednak przy długotrwałej ekspozycji napięcie mięśniowe, tzw. „gorset mięśniowy", ulega osłabieniu. Wspiera kręgosłup i narządy wewnętrzne. Zatem brak aktywności fizycznej powoduje zakłócenia w funkcjonowaniu wielu układów - krążenia krwi, oddychania, trawienia.
Nadwaga. Przy BMI (wskaźnik masy ciała Quetelet) powyżej 25 kg/m2 nadwaga powoduje dodatkowe obciążenie organizmu: uciska kręgosłup, obciąża stawy i upośledza ukrwienie.
Endokrynologiczne procesy patologiczne. Brak równowagi hormonalnej, zaburzenia w funkcjonowaniu nadnerczy i tarczycy „spowalniają" metabolizm organizmu. Częste zmiany hormonalne „wymywają" wapń z tkanki kostnej, czyniąc ją słabą i łamliwą.
Niezbilansowana dieta. Popularny i niedrogi fast food w pełni zaspokaja potrzeby energetyczne organizmu, natomiast z punktu widzenia nasycenia organizmu niezbędnymi witaminami i mikroelementami jest zupełnie bezużyteczny.
U mężczyzn, których zawód wiąże się ze znaczną aktywnością fizyczną, osteochondroza lędźwiowa występuje wielokrotnie częściej.
Objawy osteochondrozy lędźwiowej
Ból jest głównym markerem początku choroby i jej lokalizacji. Na podstawie charakteru występowania, częstotliwości i czasu trwania można postawić wstępną diagnozę. Najczęściej pacjenci z osteochondrozą lędźwiową odczuwają ból promieniujący do nogi, okolicy pachwiny i kości ogonowej. W pozycji poziomej dyskomfort znika.
Nerwy rdzeniowe rozciągają się od tułowia kręgosłupa do różnych części ciała. Każdy nerw jest odpowiedzialny za określony obszar. Nazywa się to „unerwieniem segmentowym". Z tego powodu dotknięty nerw „reaguje" w określonym obszarze: w ten sposób objawia się „zespół korzeniowy".
Mapa nerwu rdzeniowego pozwala na identyfikację bólu z określonym obszarem kręgosłupa: C1-C8 – 8 szyjny, T1-T12 – 12 piersiowy, L1-L5 – 5 lędźwiowy, S1-S5 – 5 krzyżowy, C0 – 2 guziczny. Objawy osteochondrozy w zależności od unerwienia segmentowego:
L3-L4 – wzdłuż przedniej powierzchni uda stwierdza się słaby odruch kolanowy, częściowe drętwienie, epizodyczną utratę czucia;
L4-L5 – osłabienie mięśni, pacjent nie jest w stanie utrzymać ciała w pozycji stojącej na piętach, ból i zaburzenia czucia rozprzestrzeniają się w obszarze od dolnej części pleców do pośladka, a także wzdłuż całej bocznej powierzchni uda (od od góry do dołu).
L5–S1 – drżenie mięśnia łydki, niemożność stania na palcach, ból tylnej części uda.
W rzadkich przypadkach tętnice korzeniowe biorą również udział w procesie destrukcyjnym, wywołując udar kręgosłupa - niebezpieczną patologię, w której pacjent doświadcza niedowładu i paraliżu oraz dysfunkcji narządów miednicy.
Objawy odruchu bólowego
Lumbago lub lumbago (w tym przypadku nie rwa kulszowa! ) – ostry ból. Każdy niezręczny ruch, nawet kichanie i kaszel, wywołuje skurcz. Pacjent samoistnie zmienia pozycję ciała, przesuwając je na bok. Próba przyjęcia pozycji pionowej wywołuje nowe lumbago.
Lumbodynia to tępy i bolesny ból występujący po jednej stronie. Po okresach remisji następują zaostrzenia, które stopniowo przekształcają się w silny ból.
Lumboischialgia - w nodze pojawiają się bolesne odczucia.
Objawy uboczne choroby nie są tak typowe i można je łatwo pomylić z objawami innego problemu: zaburzeniami pocenia się (hipohydrozą), bladością skóry dotkniętego obszaru na skutek złego ukrwienia, silną suchością i łuszczeniem się.
Diagnostyka
Na początkowym etapie zbierany jest pełny wywiad chorobowy pacjenta. Całościowy obraz należy uzupełnić o wnioski chirurga, ortopedy, neurologa i reumatologa. Specjaliści poddają pacjenta badaniu wzrokowemu w celu oceny zmian w postawie, napięciu mięśniowym i wrażliwości skóry.
Rentgen wykonuje się w celu podstawowej diagnostyki osteochondrozy lędźwiowej I stopnia, służy do badania stanu krążków międzykręgowych, patologii rdzenia kręgowego, a także oceny ogólnego stanu kręgosłupa. Jednak ten rodzaj diagnozy nie zapewnia pełnych informacji o dotkniętych tkankach.
Tomografia komputerowa (CT) to bardzo czułe badanie wykorzystujące wiązkę promieni jonizujących. Tomografia komputerowa rejestruje stopień deformacji krążka, procesy zapalne w błonie rdzenia kręgowego i zakończeniach nerwowych w obrazie warstwa po warstwie.
Rezonans magnetyczny (MRI) w sposób informacyjny pokazuje ogólny stan masy mięśniowej, naczyń krwionośnych i więzadeł. Wykrywa nowotwory i procesy zapalne.
Mielografia jest jedną z metod wizualnej oceny stanu rdzenia kręgowego i korzeni nerwowych poprzez wstrzyknięcie środka kontrastowego za pomocą igły do wypełnionej płynem mózgowo-rdzeniowym jamy pomiędzy oponą mater a pajęczynówką rdzenia kręgowego. Podobnie jak w przypadku CT, MTP i RTG, zabieg przeprowadzany jest w czasie rzeczywistym.
Neurologiczne badanie wrażliwości i odruchów pod kątem patologii to kompleks badań obejmujący metodę przesiewową do badania symetrii kończyn, testowania wrażliwości na wibracje oraz oceny odruchów Babińskiego, Chaddocka i Oppenheimana.
Leczenie osteochondrozy lędźwiowej
Skuteczność leczenia zachowawczego osiąga się poprzez połączenie leków z różnych grup, masażu i terapii manualnej. Jednak na etapie 3 osteochondrozy lędźwiowej nie można już wyleczyć metodami zachowawczymi, wymagana jest interwencja chirurgiczna. Jedną z metod leczenia osteochondrozy jest mikrodiscektomia. Jest to operacja neurochirurgiczna polegająca na usunięciu przepukliny bez uszkodzenia struktur nerwowych. Wykonywany jest w znieczuleniu ogólnym. Pacjent może chodzić już w 3. dobie.
Terapia lekowa (dla etapów 1-2)
- Analgetyki uśmierzające ból: miejscowe (maści, żele), doustne (tabletki, zawiesiny), domięśniowe (roztwory do wstrzykiwań).
- Niesteroidowe leki przeciwzapalne zapobiegające rozwojowi procesu zapalnego. Obniża temperaturę, usuwa obrzęki. Najczęściej stosuje się żele i tabletki, w poważniejszych przypadkach (zapalenie nerwu kulszowego) - zastrzyki. Kurs Prima trwa 7-14 dni.
- Leki zwiotczające mięśnie. Przepisywany w ostrym okresie przy skurczach mięśni, a także w okresie remisji w celu utrwalenia efektu.
- Chondroprotektory. Blokują procesy destrukcyjne w krążkach międzykręgowych, wspomagają regenerację, poprawiają metabolizm w tkankach chrzęstnych.
- Kompleksy witaminowe z grupy B. Poprawiają przewodnictwo nerwowe.
- Diuretyki. Zmniejsza obrzęk.
Jako pomoc doraźną w momencie zaostrzenia stosuje się silne zastrzyki - blokadę przykręgową, która powoduje chwilową utratę czucia.
Zapobieganie
- Aktywny tryb życia połączony z umiarkowaną aktywnością fizyczną;
- Wybór wygodnych lub, jeśli jest to wskazane, butów ortopedycznych;
- Kontrola masy ciała;
- Śpij wyłącznie na materacu ortopedycznym i poduszce;
- Meble biurowe wyłącznie z płaskim tyłem;
- Odmowa dużych obciążeń pleców i kręgosłupa. Podczas przenoszenia ciężkich przedmiotów ładunek powinien być równomiernie rozłożony w obu rękach.

























